با پسوریازیس ابرو آشنا شوید
پسوریازیس چیست؟
به نقل از بهترین کلینیک کاشت ابرو در تهران پسوریازیس یک بیماری مزمن پوستی است و انواع مختلفی دارد. پسوریازیسِ پلاکی رایجترین شکل این بیماری است. این بیماری زمانی ایجاد میشود که سرعت رشد سلولهای پوست افزایش مییابد و باعث به وجود آمدن تکههای برآمده قرمزرنگ همراه با پوستههای سفید شبیه فلس روی پوست میشود. در ادامه مقاله با انواع پسوریازیس، علت بروز و تفاوت آنها و شرایط کاشت ابرو در صورت داشتن این بیماری آشنا میشوید.
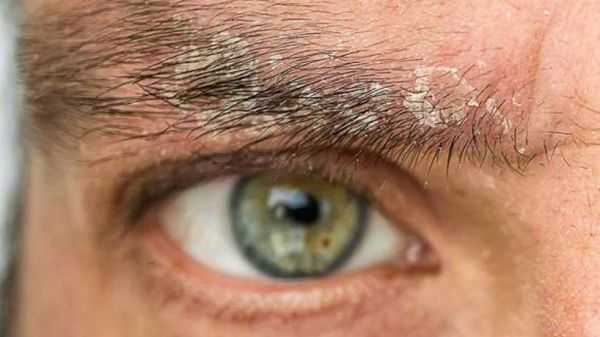
علت بروز پسوریازیس چیست؟
به نقل از سایت دکتر گویا همانطور که گفته شد این بیماری یک اختلال خودایمنی است. بیماری پسوریازیس به علت اختلال در سیستم ایمنی آغاز میشود. سیستم ایمنی از بدن انسان در مقابل عفونت و بیماری محافظت میکند. زمانی که فردی به پسوریازیس مبتلا میشود، سلولهای T (نوعی گلبول سفید خون) به اشتباه به سلولهای پوستی وی حمله میکنند. این اتفاق باعث میشود سلولهای پوست به سرعت تکثیر و تولید شده و انباشته و متورم شوند.
اغلب مبتلایان در سنین 15 تا 35 سالگی به این بیماری دچار میشوند. بیماری پوستی پسوریازیس مسری نیست و از طریق تماس فیزیکی به افراد دیگر انتقال پیدا نمیکند. همچنین این بیماری در اثر تماس با ناحیه مبتلای پوست، به بخشهای دیگر بدن خود فرد بیمار نیز منتشر نمیشود.
علائم پسوریازیس
علائم بیماری پسوریازیس عبارتند از:
- فلسی شدن پوست به همراه پینههای زبر قرمز یا صورتی برآمده
- پوست خشک و ترکخورده که ممکن است خونریزی کند
- خارش و سوزش و درد روی پوست
- ضخیم شدن و برآمدگی ناخنها
- تاولهای پر از چرک روی لکههای قرمز پوست (در موارد نادر)
این علائم میتوانند در هر جایی از بدن ظاهر شوند اما بیشتر روی زانوها، آرنجها و پوست سر ایجاد میشوند.
آیا بیماری پسوریازیس ارثی است؟
پسوریازیس میتواند یک بیماری ژنتیکی و در نتیجه ارثی باشد. بررسی نمونههای بهدستآمده از ضایعههای پوستی افراد مبتلا به پسوریازیس، نشان داده است که عملکرد بیش از 1300 ژن در این نواحی از پوست، دستخوش تغییر میشود. در جمعیت عمومی، حدوداً یک نفر از هر 10 نفر، دارای حداقل برخی از ژنهای دخیل در بروز پسوریازیس است؛ با این وجود خوشبختانه بیماری فقط در 2 درصد از جمعیت بروز میکند. البته در مقابل، گروهی از افراد نیز بدون داشتن ژنهای دخیل در بروز این بیماری، به پسوریازیس مبتلا میشوند.
آنچه گفته شد به این معناست که لزوماً هرکسی که علائم این بیماری را نشان میدهد، آن را به ارث نبرده است. با این حال بررسیهای متخصصان ژنتیک نشان میدهد ابتلای یکی از والدین یا هردوی آنها به این اختلال، شانس ابتلای فرد را به ترتیب 10 و 50 درصد افزایش میدهد.
انواع پسوریازیس
این بیماری دارای انواع مختلفی است و هر نوعی از آن، نسبت به انواع دیگر، علائم و علل متفاوتی دارد. تمام نشانههای آنها هم معمولاً یکسان نیست. در ادامه با انواع بیماری پسوریازیس آشنا میشوید.
پسوریازیس پلاکی
پسوریازیس پلاکی (ولگاریس)، رایجترین شکل این بیماری است. حدود 80 تا 90 درصد از این عارضههای پوستی، مربوط به همین نوع میشود. پسوریازیس پلاکی زمانی رخ میدهد که سلولهای سیستم ایمنی بدن (سلولهایT)، به طور ناگهانی در لایه بیرونی پوست فعال شوند؛ مانند زمانی که یک عفونت یا زخم، روی پوست ایجاد شده باشد. علائم پسوریازیس پلاکی شامل تجمع سلولها در سطح پوست و تشکیل پلاکهای خشک و قرمز و پوستهپوسته است.
پسوریازیس گوتات
پسوریازیس گوتات از نظر شیوع، رتبه دوم این بیماری را داراست. این نوع پسوریازیس در درجه اول کودکان و به میزان کمتری بزرگسالان زیر 30 سال را درگیر میکند. گوتات به طور معمول، با یک باکتری یا ویروس مرتبط بوده و علائم آن، حدود یک تا سه هفته پس از عفونت بروز پیدا میکند. ضایعات و آثار ناشی از آن، کوچکتر از 1 تا 10 میلیمتر، به رنگ صورتی، به شکل پولک و اشکی شکل بوده و با یک پوسته نازک پوشیده شده است.
درمان گوتات، تفاوت چندانی با پلاکی ندارد. اگر علت بروز هر دو عفونت باکتریایی باشد (یعنی شروع آن به صورت یک رویداد حاد اتفاق بیافتد) ممکن است پزشک برای کنترل علائم آنتیبیوتیک تجویز کند.
پسوریازیس معکوس
پسوریازیس معکوس، نوع نادر این بیماری است و افراد چاق یا دارای اضافه وزن را بیشتر از افراد با وزن طبیعی تحت تأثیر قرار میدهد. این بیماری؛ در بخشهایی از پوست که دارای چین و چروک هستند (مانند زیر بغل و کشاله ران) به وجود میآید و ضایعات آبدار ایجاد میکند.
پسوریازیس معکوس معمولاً به دلیل تجمع بیش از حد سلولهای ذخیرهکننده چربی (آدیپوز) شکل میگیرد. تجمع بافت چربی همراه با اصطکاک ناشی از تماس پوست دو ناحیه روی یکدیگر، علائم ویژه پسیوریازیس معکوس را تحریک خواهد کرد. اگر به این بیماری مبتلا هستید، در کنار استفاده از داروهای موضعی و یا خوراکی، باید وزنتان را نیز کاهش دهید؛ چرا که کاهش وزن، یک عامل حیاتی برای بهبود شماست.
پسوریازیس پوسچولار
علائم اولیه پسوریازیس پوسچولار، با تشکیل تاولهای پر چرک شروع میشود. پس از گذشت مدتی، در نهایت تاولها خشک شده و به لکههای رنگی خالخالی و پوستهپوسته تبدیل میشوند. علت بروز این نوع پسوریازیس، هنوز ناشناخته باقی مانده است. پسوریازیس پوسچولار انواع مختلفی دارد (موضعی، حلقوی، گسترده) که در محل بروز ضایعههای پوستی و عوارض خفیف تا جدی بیماری، با هم متفاوت هستند.
از آن جایی که درمان این نوع از بیماری، به خصوص نوع گسترده آن، عموماً با داروهای نسخهای انجام میشود، لازم است در صورتی که بیماری شما پوسچولار تشخیص داده شده است، ارتباط خود را با پزشک حفظ کرده و درمان را دقیقاً طبق دستور وی دنبال کنید.
پسوریازیس اریترودرمی
پسوریازیس اریترودرمی، نوع دیگری از پسوریازیس پلاکی است و به صورت گسترده و شدید، روی تمام قسمتهای بدن، ظاهر میشود. مانند پسوریازیس پوسچولار گسترده، میتواند موجب فلسی (پولکی شکل) شدن گسترده پوست، کمآبی سریع و افزایش خطر ابتلا به عفونت شود. این نوع بیماری معمولاً با قطع مصرف ناگهانی “کورتیکواستروئیدهای سیستمیک” ایجاد میشود. اگر برای درمان پسوریازیس اریترودرمی بلافاصله اقدامی نشود میتواند عاملی تهدیدکننده برای حیات باشد. در صورت بروز علائم این نوع از بیماری، لازم است هرچه سریعتر به پزشک مراجعه کنید.
پسوریازیس ناخن
نیز از شکلهای رایج پسوریازیس پلاکی است. در واقع حدود 90 درصد از افراد مبتلا به این بیماری، به طور کلی در طول دوره ابتلا دچار تغییراتی غیرطبیعی در ناخنهایشان میشوند. این بیماری همچنین ناخنهای دست را بیشتر از ناخنهای پا تحت تأثیر قرار میدهد.
این عارضه میتواند به صورت همه جانبه بر ساختار ناخن تأثیر مخرب داشته باشد. این تاثیرات مخرب معمولاً باعث ایجاد حفره، بلند شدن، جدا شدن ناخن از بستر و یا باعث خرد شدن صدف ناخن میشود. همچنین ممکن است در اثر ابتلا به این عارضه خطوط سیاه رنگی زیر ناخن (ناشی از خونریزی مویرگی) یا لکههایی به رنگ سفید یا صورتی مایل به زرد که آنها را “لکههای سالمون” یا “لکه روغن” مینامند روی صفحه ناخن ظاهر شود.
از آنجایی که صدف یا صفحه ناخن جنس سختی دارد، نفوذ دارو به آن، جهت درمان میتواند دشوار باشد. از طرفی بیشتر درمانهای موضعی سه تا شش ماه طول زمان نیاز دارند تا تاثیرشان را نشان دهند. گاهی در مواقع ضروری و حاد بایستی از تزریق کورتیکواستروئید درون یا اطراف ناخن آسیبدیده استفاده شود.
پسوریازیس پوست سر
این پسوریازیس، نوعی پسوریازیس پلاکی است که در محدوده سر و در نقاطی مثل پوست کف سر، پیشانی، گوش و یا گردن ظاهر میشود.
این نوع از پسوریازیس، اغلب با اگزما یا درماتیت سبورئیک (مانند شوره سر) اشتباه گرفته میشود. این در حالی است که پسوریازیس پوست کف سر، پلاکهای قابل تشخیصی دارد، اما اگزمای سبورئیک بیشتر ظاهری زردرنگ و چرب دارد. درمان این نوع از بیماری غالباً به صورت موضعی و از طریق مصرف کرمها یا شامپوهای حاوی مواد موثره درمانی انجام میگیرد.
آرتریت پسوریاتیک
آرتریت پسوریاتیک نوعی بیماری بسیار دردناک است و محدودیتهای جسمی (فیزیکی) زیادی به همراه دارد. سهم این بیماری در بین افراد مبتلا به پسوریازیس، حدود 30 تا 33 درصد است.
آرتریت پسوریاتیک انواع مختلفی دارد (پنج نوع) و هر نوع آن نیز، دارای علائم متفاوتی است. اما به طور کلی در این نوع از بیماری، سیستم ایمنی غالباً به مفاصل و دستها حمله میکند و به طور معمول علائم پوستی حاصل از این حملات پیش از علائم مفصلی نمایان میشوند.
متاسفانه هنوز درمان قطعی برای این بیماری وجود ندارد. در حال حاضر گروهی از داروهای بدون نسخه برای کنترل التهاب و درد و برخی از داروهای نسخهای برای کاهش علائم ناشی از التهاب تجویز میشوند.
طبق اطلاعات مقالهای علمی که در سال 2017 منتشر شد، نور درمانی (light therapy) نیز ممکن است به کاهش علائم این نوع از بیماری کمک کند. در این مقاله اعلام شد بخشی از علائم یا تمام علائمِ 50 تا 90 درصد از بیماران، به وسیله نوردرمانی برطرف شده است.
تشخیص پسوریازیس چگونه انجام میشود؟
و دیگر بیماریهای پوستی به علت شباهتش به این بیماریها میتواند سخت باشد. اگر فکر میکنید به این بیماری مبتلا شدهاید، با پزشک خود مشورت کنید. پزشک شما معمولاً با بررسی علائم و یک معاینه فیزیکی ساده، این بیماری را تشخیص میدهد. پزشک همچنین ممکن است برای کمک به تشخیص این بیماری، از پوست شما نمونهبرداری کند و آن را برای بررسی بیشتر در اختیار آزمایشگاه قرار دهد. در صورت نیاز، ممکن است او از شما بخواهد به پزشک متخصص پوست مراجعه کنید.
پسوریازیس شما چقدر شدید است؟
بیماری پسوریازیس میتواند خفیف، متوسط یا شدید باشد. روشهای درمانی بستگی به این دارد که پسوریازیس شما تا چه اندازه شدید باشد. اینکه چه مقدار از بدن شما تحت تأثیر این بیماری قرار گرفته است، شدت این بیماری را مشخص میکند. کل دست (کف دست، انگشتها و انگشت شست) برابر یک درصد از سطح بدن شماست.
از سوی دیگر، شدت بیماری با بررسی اینکه چگونه پسوریازیس بر کیفیت زندگی بیمار تأثیر میگذارد نیز ارزیابی میشود. برای مثال، پسوریازیس میتواند تأثیر جدی بر فعالیتهای روزانه فرد داشته باشد، حتی اگر بخش کوچکی از بدن را مانند کف دست یا کف پا درگیر کرده باشد.
درجههای مختلف پسوریازیس:
- خفیف: علائم بیماری کمتر از سه درصد از بدن را درگیر میکند.
- متوسط: علائم بیماری بین 3 تا 10 درصد از بدن را درگیر میکند.
- شدید: علائم بیماری بیش از 10 درصد از بدن را درگیر میکند.
آیا این بیماری قابل پیشگیری است؟
بیماری پوستی پسوریازیس قابل اجتناب نیست، اما شما میتوانید آن را کنترل کنید. افراد مبتلا به پسوریازیس ممکن است در دورههای زمانی هیچ نشانهای نداشته باشند اما ناگهان بیماریشان عود کند و علائم آن نمایان شود. متداولترین عوامل تشدیدکننده این بیماری عبارتند از:
- استرس
- پوست خشک
- محرکهای پوستی
- آب و هوای سرد
- سیگار کشیدن
- عفونتهایی مانند سرماخوردگی و گلودرد میکروبی
- بیماریهایی که سیستم ایمنی را تضعیف میکنند
- داروهای خاص مانند بتابلاکرها برای درمان فشار خون بالا
آیا ممکن است به آرتریت پسوریاتیک (ورم مفاصل) مبتلا شوید؟
حدود 11 درصد از افرادی که به پسوریازیس مبتلا میشوند، دارای ورم مفاصل پسوریاتیک نیز هستند. به هر حال، همانطور که گفته شد، تقریباً 30 درصد از مبتلایان به بیماری پوستی پسوریازیس، درنهایت گرفتار ورم مفاصل پسوریاتیک نیز میشوند. شکلهای خفیف ورم مفاصل پسوریاتیک ممکن است تشخیص داده نشود. با وجود این، مهم است که در همان ابتدا ورم مفاصل پسوریاتیک درمان شود تا از آسیب دائمی به مفصل پیشگیری شود.
چه راههایی برای درمان پسوریازیس وجود دارد؟
در قسمت انواع پسوریازیس، به درمان هر نوع آن اشاره کردیم؛ اما به طور کلی میتوان گفت چندین روش برای درمان بیماری پسوریازیس وجود دارد. ابتدا از داروهای بدون نسخه برای مرطوب نگه داشتن پوست استفاده کنید. لوسیون بدن میتواند برای جلوگیری از مناسب باشد. استفاده از لوسیونهای مناسب میتواند پوستهها و لکههای پوستی زبر را نیز برطرف کند.
از نمک اپسوم، روغن حمام یا جوی دوسر در وان حمام استفاده کنید. این مواد میتوانند و را کاهش دهند و فلسهای ایجاد شده روی پوست را محو کنند.
اگر این روشهای درمانی مؤثر واقع نشد پزشک میتواند داروهای موضعی تجویز کند که شامل کرم، پماد، لوسیون و ژلهای تجویزی است. داروی تجویزی را طبق دستور پزشک، روی قسمت آسیبدیده پوست بمالید و با یک پوشش پلاستیکی آن را بپوشانید تا دارو روی پوستتان باقی بماند.
پزشک ممکن است داروهای تزریقی یا خوراکی برای شما تجویز کند. این نوع داروها برای موارد پسوریازیس شدید تجویز میشوند یا زمانی که بیماری در نقاط مختلف بدن گسترش یافته باشد.
برخی از این داروها میتوانند عوارض جانبی داشته باشند. این داروها معمولاً برای مدت زمان کوتاه استفاده میشوند، مانند وقتی که نشانههای بیماری بروز کردهاند؛ پس بهتر است از مصرف خودسرانه آنها اجتناب کنید. به علاوه، داروهای تجویزی برای تمام انواع بیان بیماری لزوماً یکسان نیستند، پس اگر بیماری شما مشابه فرد دیگری تشخیص داده شده است، باز هم نباید بدون تجویز پزشک داروهای مشابه فرد دیگر را مصرف کنید، شاید نوع بیماریها متفاوت باشند.
آیا نور خورشید میتواند به درمان این بیماری کمک کند؟
آفتاب به درمان پسوریازیس کمک میکند؛ اما باید از قرارگرفتن زیر نور خورشید برای مدت زمان طولانی اجتناب کنید. آفتابسوختگی شرایط بیماری شما را وخیمتر میکند. حتماً با پزشک خود در مورد چگونگی قرار گرفتن در معرض نور خورشید به عنوان یک روش درمانی مشورت کنید.
اگر نشانههای بیماری به قسمتهای خاصی از بدن شما محدود شود، نور درمانی میتواند گزینه خوبی برای درمان باشد. در این روش درمانی قسمت آسیبدیده پوست به صورت کنترلشده در معرض پرتو فرابنفش قرار میگیرد.
گاهی ممکن است پزشک توصیه کند برای حساس کردن پوست خود نسبت به دریافت نور، از داروی پسورالن استفاده کنید. این روش «پووا-درمانی» (PUVA Therapy) نام دارد.
نکته: هرگز به صورت خودسرانه این دارو را مصرف نکنید.
منبع : پزشک 24